|
Успехи медицины и хирургии не привели к существенному уменьшению числа больных с гнойными ранами, гнойными заболеваниями мягких тканей и послеоперационными гнойными осложнениями. В случае развития гнойных осложнений раневой процесс принимает неблагоприятное течение, обуславливая существенные трудности лечения.
Современная стратегия и, в большей степени, тактика хирургического лечения гнойных ран определяет два основных рубежа этой проблемы: во-первых, это полноценная некрэктомия, цель которой – создание оптимальных условий для ликвидации раневой инфекции и репаративной регенерации, во-вторых – восстановительные операции с целью скорейшего закрытия раневой поверхности. Однако между этими этапами нередко лежит значительный временной интервал, в течение которого проводится местное лечение.
Эффективность применения экзогенного NO при лечении экспериментальных инфицированных и гнойных ран позволили использовать метод NO-терапии в клинической практике. Исследования были проведены в ряде клиник ММА им.И.М.Сеченова, в ГНЦ лазерной медицины МЗ РФ, а также в ряде клинических больниц. На кафедре общей хирургии ММА им.И.М.Сеченова на базе ГКБ №23 им. «Медсантруд» под руководством академика РАМН В.К.Гостищева эти исследования проведены у 220 больных с гнойными ранами различной этиологии и у 104 больных с флегмонозно-некротической формой рожистого воспаления. Последнее заболевание характеризуется крайне тяжелым течением и частой инвалидизацией пациентов трудоспособного возраста.
Для оценки результатов использован комплекс лабораторно-инструментальных методов, включающий микробиологические методики, цитологические и патоморфологические исследования, исследование микроциркуляции в тканях раневой зоны методами лазерной допплеровской флоуметрии («ЛАКК-01», Россия), чрескожной оксигенометрии (ТСМ-400 «Radiometer», Дания) и локальной кожной термометрии (цифровой инфракрасный температурный сканер OS-92, «Omega», США).
Пациенты с гнойными ранами были распределены в 2 группы: в основную группу (NO-терапия) вошли 108 пациентов, в группу сравнения (традиционные методы лечения) – 112. В обеих группах лечение начиналось со срочной радикальной хирургической обработки гнойного или гнойно-некротического очага с иссечением всех некротизированных и нежизнеспособных тканей, широким вскрытием гнойных затеков и карманов.
Для подготовки раневой поверхности к раннему хирургическому закрытию в исследуемой группе использована методика обработки ран NO-СГП (с концентрацией оксида азота в зоне контакта с раной 500 ppm). В I фазу раневого процесса обработку проводили ежедневно в течение 3-4 дней, а при переходе раневого процесса во II фазу – через день, в т.ч. после хирургического закрытия раневой поверхности. Всего на курс выполнялось от 5 до 12 сеансов в зависимости от характера течения раневого процесса. Среднее время воздействия NO-СГП на рану составляло 30-60 сек на 20 см2 поверхности. При преобладающих явлениях альтерации и экссудации использовались максимальные дозы NO, а при явлениях пролиферации – умеренные и минимальные. Местное лечение ран помимо этого включало в себя использование антисептиков и мазей на полиэтиленгликолевой основе. У больных группы сравнения использовали лишь традиционное местное лечение.
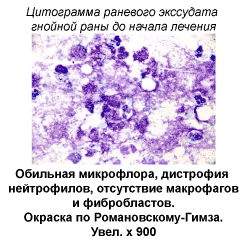 Результаты исследований показали, что к началу лечения характер местных изменений в ранах соответствовал I фазе раневого процесса. Исходная бактериальная обсемененность ран неспецифической микрофлорой составлял 106-8 КОЕ/1г ткани. Цитологическая диагностика выявила в этот период преобладание дистрофического и дистрофически-воспалительного типов цитограмм. Исследования микроциркуляции методом ЛДФ показали наличие выраженных расстройств по гиперемическому типу со снижением индекса эффективности микроциркуляции (ИЭМ) на 70-80% и резкое снижение до 2-15 мм рт.ст. напряжения кислорода в раневой зоне. Результаты исследований показали, что к началу лечения характер местных изменений в ранах соответствовал I фазе раневого процесса. Исходная бактериальная обсемененность ран неспецифической микрофлорой составлял 106-8 КОЕ/1г ткани. Цитологическая диагностика выявила в этот период преобладание дистрофического и дистрофически-воспалительного типов цитограмм. Исследования микроциркуляции методом ЛДФ показали наличие выраженных расстройств по гиперемическому типу со снижением индекса эффективности микроциркуляции (ИЭМ) на 70-80% и резкое снижение до 2-15 мм рт.ст. напряжения кислорода в раневой зоне.
Уже к 3 суткам лечения в основной группе пациентов после 2-3 сеансов NO-терапии отмечено резкое уменьшение экссудации и перифокальных воспалительных явлений. Микробная обсемененность снизилась до уровня 102-3 КОЕ/1г ткани. Улучшились показатели микроциркуляции с повышением напряжения кислорода до 25-30 мм рт.ст. и ИЭМ на 20-30% ниже нормальных величин.
Динамка параметра микроциркуляции и транскутанного напряжения кислорода в раневой зоне
| Группа наблюдений |
Параметр микроциркуляции, пф.ед |
Напряжение кислорода, мм рт.ст. |
| 1 сутки; |
3 сутки |
5 сутки |
8 сутки |
1 сутки |
3 сутки |
5 сутки |
8 сутки |
| Основная группа (NO-терапия) |
22,3±3,7 |
11,0±2,8 |
5,77±0,23 |
- |
4,6±1,4 |
25,6±2,9 |
52,3±2,6 |
- |
| Группа сравнения |
14,1±3,1 |
14,1±3,1
p<0,05 |
8,47±1,25
p<0,05 |
5,82±1,3
p<0,05 |
4,6±1,4 |
21,9±3,0
p<0,05 |
42,4±4,1
p<0,05 |
50,0±3,9
p<0,05 |
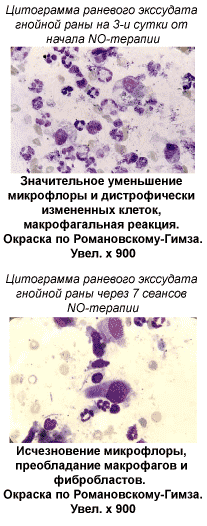 Преобладающим типом цитограмм раневого экссудата был воспалительно-регенераторный с увеличением процента макрофагов и фибробластов в отличие от группы сравнения, где оставалась микробная контаминация и дистрофия нейтрофилов В биоптатах при гистологическом изучении отмечалась активация макрофагальной реакции, пролиферация фибробластов, явления ангиогенеза, развитие очагов грануляционной ткани. Уменьшались воспалительная инфильтрация и отек ткани, а также признаки нарушения микроциркуляции.
К 5 дню лечения раневая поверхность у большинства пациентов основной группы (90%) полностью очистилась от некротизированных тканей, покрылась яркими мелкозернистыми грануляциями. Окружающие рану ткани визуально не отличались от здоровых. Микробная обсемененность ран снизилась до 101-2 КОЕ/1г ткани. Данные комплексной оценки микроциркуляции показали в большинстве наблюдений восстановление капиллярного кровотока в тканях раневой зоны. Преобладающими типами цитограмм были регенераторный и регенераторно-воспалительный со значительным увеличением в них фибробластов – в среднем 18,5±3,1%. Морфологические изменения в биоптатах заключались в значительном развитии грануляционной ткани и ее созревании. Иногда отмечалась краевая регенерация эпителия. В группе сравнения аналогичные показатели наблюдались лишь у 40% больных, а в основной массе были отмечены лишь к 8-10 суткам от начала лечения.
Таким образом, NO-терапия позволила в короткие сроки ликвидировать раневую инфекцию и на 3-5 дней сократить сроки подготовки раневой поверхности к хирургическому закрытию.
Особенно показательна эффективность NO-терапии при лечении гнойно-некротической формы рожистого воспаления, больные которой относятся к наиболее тяжелому контингенту пациентов гнойных хирургических отделений. Группу наблюдений составили 104 пациента с флегмонозно-некротической рожей: 54 больных в основной группе (NO-терапия) и 50 – в группе сравнения. Площадь гнойно-некротического поражения мягких тканей более чем в половине случаев составляла 200 см2 и более. Распространенность поражения определяла и тяжесть состояния больных. Методика NO-терапии и методы контроля были такими же, как и при лечении гнойных ран.
До начала лечения раны во всех наблюдениях характеризовались высокой бактериальной обсемененностью (<106 КОЕ/1г ткани), нередко высевались ассоциации микроорганизмов. Преимущественными типами цитограмм были некротический и дистрофически-воспалительный. Отмечались также выраженные расстройства микроциркуляции по гиперемическому типу и резкое снижение парциального напряжения кислорода в окружающей рану коже – до 1-5 мм рт.ст.
К 5-7 дням лечения в группе больных, получавших местную NO-терапию, в отличие от группы сравнения раны в основном очистились от нежизнеспособных тканей, резко уменьшилась экссудация и перифокальные воспалительные явления, появились очаги ярких мелкозернистых грануляций. Бактериальная обсемененность тканей раны в этот период находилась на уровне 103-4 КОЕ/1г ткани, преимущественно в виде монокультуры. Преобладал воспалительно-регенераторный тип цитограмм. Гистологическое изучение биоптатов свидетельствовало о значительном уменьшении некротических и гнойно-воспалительных процессов в коже и подкожной клетчатке, пролиферации фибробластов, росте грануляционной ткани, нормализации микроциркуляции. На 1-2°С, как правило, снижалась ЛКТ при увеличении напряжения кислорода до 23-32 мм рт.ст. Данные ЛДФ свидетельствовали об улучшении местной микроциркуляции, показывая снижение показателя микроциркуляции до 10-15 пф.ед., ИЭМ при этом повышался до 50-70% от физиологических величин в симметричной зоне.
К 12-14 дням от начала лечения у большей части больных основной группы (37 больных) отмечено стихание воспалительных явлений, раневое отделяемое приобрело серозный характер, по всей поверхности раны отмечено разрастание яркой мелкозернистой грануляционной ткани, что характеризовало II фазу раневого процесса. Бактериальная обсемененность не превышала 102 КОЕ/1г ткани, в мазках-отпечатках преобладали регенераторно-воспалительный и регенераторный типы цитограмм, в биоптатах отмечалось значительное ускорение созревания грануляционной ткани и эпителизации дефекта. Нормализация параметров микроциркуляции к этому сроку также свидетельствовала о готовности раневой поверхности к хирургическому закрытию. В группе сравнения аналогичные параметры удалось проследить в большинстве случаев только к 20-25 суткам от начала лечения.
Таким образом, сочетание радикальной хирургической обработки обширных гнойно-некротических очагов и местной NO-терапии позволило у большинства больных флегмонозно-некротической рожей в течение 12-14 суток ликвидировать тяжелый гнойно-некротический процесс и создать условия для выполнения восстановительных операций.
Особенно большой опыт использования новой технологии (воздушно-плазменных потоков и оксида азота) накоплен в лечебных учреждениях МО РФ - 3487 больных с гнойной хирургической патологией в условиях стационара и 235 больных – в амбулаторно-поликлинической практике. С 1995 по 1999 г. для этих целей применялся опытный образец аппарата «Гемоплаз ВП» (в режимах деструкции и коагуляции), а затем – аппарат «ПЛАЗОН», позволяющий наряду с деструкцией и коагуляцией проводить NO-терапию.
Гнойный очаг подвергался стандартной хирургической обработке. После вскрытия гнойно-воспалительного очага раневую поверхность обрабатывали воздушно-плазменным потоком (ВПП) в режиме «деструкция», испаряя остатки раневого отделяемого и некротического детрита в пределах жизнеспособных тканей. Затем обработку продолжали в режиме «коагуляция», достигая гемостаза и стерилизации раневой поверхности. Такая обработка, как показали наблюдения, обладает гемостатическим, выраженным стерилизующим и аналгезирующим эффектами, а также эффектом биологического барьера (предотвращение реинфицирования и резорбции токсических продуктов раневого отделяемого).
Спустя 3-5 суток от момента хирургического вмешательства (после 2-3 обработок ВПП в режиме щадящей коагуляции) раневой дефект ушивали. В 30% случаев (1046 больных) наложен первично-отсроченный шов, в 45% случаев (1569 больных) – ранний вторичный шов, в 12% случаев (418 больных) выполнена аутодермопластика раневого дефекта. В остальных случаях небольшие раневые дефекты не ушивали и они заживали вторичным натяжением после нескольких (5-7) сеансов NO-терапии.
У 351 больного с распространённой формой анаэробной неклостридиальной инфекции мягких тканей обработка ран ВПП по той же методике позволила в 100% случаев ушить раны на 4-7 сутки. В результате заживление по типу первичного натяжения было достигнуто в 91% случаев (в группе сравнения – 82%), повторное нагноение наблюдалось у 9% пациентов (в группе сравнения – у 18%). Летальности и инвалидизации при использовании новой технологии лечения не отмечалось, в то время как в группе сравнения они наблюдались в 6% и 8% соответственно. Средняя длительность лечения составила 17,8 суток, а в группе сравнения – 29,8 суток.
Новые лечебные технологии на основе использования ВПП позволили сократить I фазу течения раневого процесса в среднем на 5-7 суток и в более ранние сроки выполнить закрытие раны.
Результаты лечения больных с гнойной хирургической инфекцией мягких тканей с использованием ВПП и NO-терапии в стационарных условиях
| Структура гнойных хирургических заболеваний |
Количество больных |
Методика использования |
Способы хирургического закрытия ран, % |
Сроки заживления ран, сутки |
| Коагуляция |
NO-терапия |
Первично-отсроченный шов |
Ранний вторичный шов |
Аутопластика |
ВПП и NO-терапия |
Группа сравнения |
| Абсцессы, флегмоны, нагноившиеся гематомы |
1290 |
2-3 |
7-10 |
30 |
45 |
10-12 |
9,0±1,2 |
18,5±2,5 |
| Фурункулы, карбункулы, гидрадениты |
773 |
2-3 |
5-7 |
- |
10 |
15 |
7,0±0,5 |
12,5±1,5 |
Панариции:
а) поверхностные
б) костные |
478
98 |
1-3
2-3 |
5-6
5-6 |
40
30 |
30
40 |
-
- |
6,5±0,5 |
10,5±1,5 |
| Гнойные парапроктиты |
113 |
2-3 |
5-8 |
10 |
60 |
- |
13,0±1,0 |
21,0±2,0 |
| Анаэробная неклостридиальная инфекция |
351 |
1-3 |
5-8 |
40 |
45 |
10 |
17,8±0,2 |
29,8±1,4 |
| Инфицированные раны и гнойно-некротические пролежни |
384 |
1-4 |
7-10 |
50 |
25 |
20 |
13,0±0,8 |
19,0±2,0 |
| ИТОГО: |
3487 |
|
После выполнения пластического этапа раны обрабатывали паравульнарно по линии швов и по зоне дермопластики в режиме NO-терапии ежедневно, что требовало в среднем 6 – 8 сеансов. Комбинированный метод воздействия ВПП в режиме щадящей коагуляции и NO-терапии позволил в 97% случаев добиться заживления ран по типу первичного натяжения, снизить до 2-3% число гнойных осложнений и практически избежать отторжения аутотрансплантатов.
NO-терапия использована в качестве основного метода при лечении гнойной хирургической инфекции после вскрытия гнойного очага у 13% больных (454 чел.) с площадью раны до 10 – 15 см2, что потребовало в среднем 6 – 9 сеансов обработки до полной эпителизации.
Опыт использования новой технологии – сочетания ВПП и NO-терапии – у 235 больных в амбулаторно-поликлинических условиях также показал ее клиническую эффективность. Методика проведения лечения аналогична вышеописанной. В среднем в 35% случаев (83 больных) после использования ВПП в режиме щадящей коагуляции наложен первично-отсроченный шов, в 25% случаев (59 больных) – ранний вторичный шов, в 2% случаев (5 больных) выполнена аутодермопластика раневого дефекта, в остальных случаях раневые дефекты заживали вторичным натяжением. Комбинация режимов коагуляции и NO-терапии позволила сократить сроки заживления гнойных ран в условиях поликлиники на 6 – 8 дней.
В 38% (89 больных) случаев экзогенный NO был использован в качестве монотерапии при лечении гнойных ран небольшой площади (7 – 10 см2), что потребовало в среднем 5 – 7 сеансов обработки до полной эпителизации.
Таким образом, результаты лечения больных с гнойной хирургической инфекцией мягких тканей с использованием ВПП и NO-терапии в стационарных и амбулаторных условиях позволяют сделать вывод о выраженной клинической эффективности новой технологии, позволяющей снизить сроки заживления гнойных ран в среднем на 10-12 дней, а также предотвратить летальные исходы и инвалидизацию при тяжёлых и распространённых формах данной патологии.
Версия для печати
|
